Formations proposées au second semestre :
La STARAQS propose à l’ensemble des professionnels exerçant dans les trois secteurs de santé de l’Ile de France : sanitaire, médico-social et soins primaires, un programme de formation au service de vos démarches d’amélioration de la qualité et de la sécurité des soins.
Cycle expérience patient :
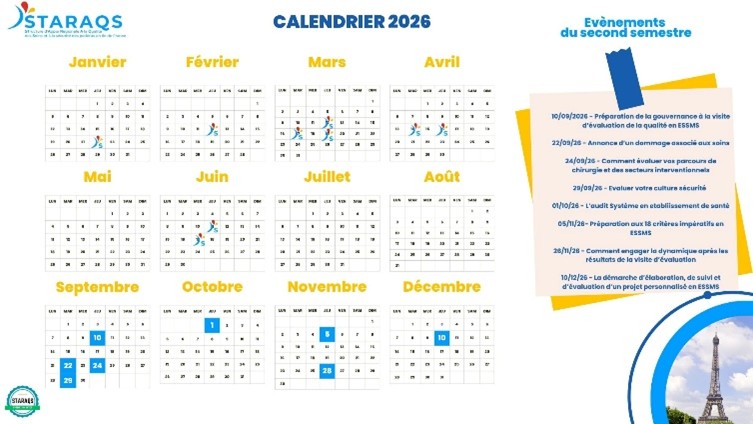
Le 22/09/26 : Annonce d’un dommage associé aux soins – L’information du patient avant, pendant et après un EIGS. Lien d’inscription
Le 23/09/26 : La méthode AMPPATI. Lien d’inscription
Cycle certification des établissements de santé :
Le 24/09/26 : Comment évaluer vos parcours de chirurgie et des secteurs interventionnels. Lien d’inscription
Le 01/10/26 : L’audit système en établissement de santé. Lien d’inscription
Cycle évaluation des ESSMS :
Le 10/09/26 : Préparation de la gouvernance à la visite d’évaluation de la qualité en ESSMS. Lien d’inscription
Le 05/11/26 : Préparation aux 18 critères impératifs de l’évaluation de la qualité- Lien d’inscription
Le 26/11/26 : Piloter la démarche d’amélioration de la qualité en ESSMS. Lien d’inscription
Cycle qualité et sécurité des soins :
Le 29/09/26 : Evaluer votre culture sécurité. Lien d’inscription
Le 17/11/26 : Déploiement de la bientraitance et prévention des situations de maltraitance en ESMS et ES. Lien d’inscription
Le 10/12/26 : La démarche d’élaboration, de suivi et d’évaluation d’un projet personnalisé en ESSMS. Lien d’inscription







